Prurigo nodulaire
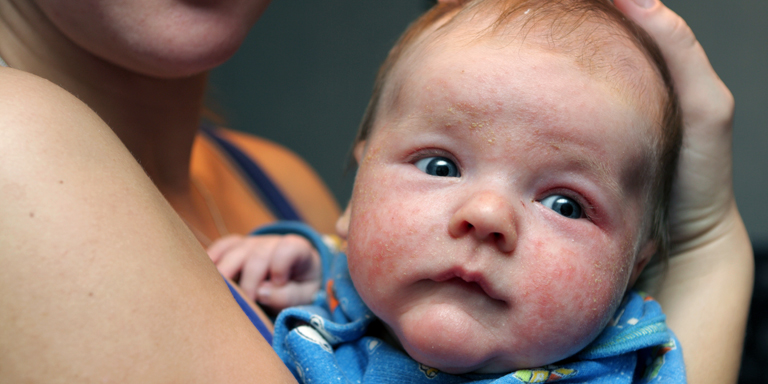
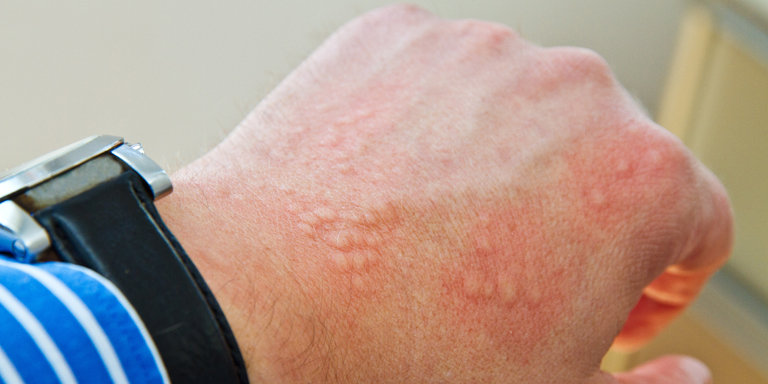
Le prurigo nodulaire est une affection cutanée caractérisée par des démangeaisons intenses et la présence de lésions cutanées inflammatoires en forme de nodules.

La Prof. Dr. Marie-Charlotte Brüggen, médecin-cheffe de la clinique dermatologique de l’Hôpital universitaire de Zurich, explique les causes, les symptômes et les possibilités de traitement de cette maladie.

Prof. Dr. Marie-Charlotte Brüggen
Médecin-cheffe, clinique dermatologique, Hôpital universitaire de Zurich
Prurigo nodulaire – l’essentiel en bref
Retrouvez ici des informations complètes sur la maladie.
Le prurigo nodulaire et l’eczéma atopique (également appelé dermatite atopique) sont des affections cutanées qui se manifestent par des démangeaisons et des lésions cutanées inflammatoires. Les personnes souffrant d’eczéma atopique sont susceptibles de développer un prurigo nodulaire, car les démangeaisons chroniques et le grattage constant qui en découle peuvent entraîner des lésions cutanées nodulaires. Les deux affections sont de nature inflammatoire et sont influencées par des mécanismes immunologiques similaires.
Les caractéristiques principales de cette maladie cutanée chronique sont les démangeaisons intenses et la présence de nombreuses lésions cutanées nodulaires, qui peuvent affecter de larges zones du corps, en particulier celles accessibles au grattage. En plus des démangeaisons, d’autres symptômes cutanés comme la douleur, les sensations de brûlure et de picotement sont courants. Le prurigo nodulaire est considéré comme l’affection cutanée provoquant les démangeaisons les plus intenses. Pour les personnes concernées, les démangeaisons sont souvent l’aspect le plus éprouvant de la maladie.
Le prurigo nodulaire touche le plus souvent les adultes entre 40 et 70 ans. Les femmes sont plus fréquemment affectées. La prévalence de la maladie varie fortement selon les pays et est estimée dans nos régions à environ 100 cas pour 100'000 personnes.
Les causes du prurigo nodulaire ne sont pas encore totalement élucidées. On sait toutefois que les lésions cutanées nodulaires ne représentent que la partie visible de la maladie. Selon la recherche, un dysfonctionnement de l’interaction entre le système nerveux et le système immunitaire, impliquant différents types de cellules, pourrait être à l’origine des démangeaisons intenses. Les lésions cutanées sont quant à elles provoquées par le grattage constant induit par ces démangeaisons.
Les personnes atteintes d’eczéma atopique ont un risque accru de développer un prurigo nodulaire. Les démangeaisons chroniques et le grattage constant qui en découle peuvent provoquer des lésions cutanées nodulaires. Les deux affections sont de nature inflammatoire et peuvent être dues à des mécanismes de défense similaires du système immunitaire. Un traitement précoce et efficace de l’eczéma atopique peut contribuer à réduire le risque de développement d’un prurigo nodulaire.
Le diagnostic du prurigo nodulaire repose d’abord sur l’évaluation clinique de la peau. Il est important de recueillir un historique médical détaillé des personnes concernées afin d’identifier d’éventuels déclencheurs et maladies concomitantes comme l’eczéma atopique ou les allergies. Des tests cutanés ou des analyses sanguines peuvent aider à exclure d’autres maladies de la peau et à mettre l’inflammation en évidence. Les démangeaisons et leur impact sur la qualité de vie des personnes concernées sont également évalués. Dans certains cas, une biopsie peut être nécessaire pour confirmer le diagnostic et exclure d’autres maladies cutanées.
Diverses options de traitement sont disponibles pour les personnes atteintes de prurigo nodulaire. Celles-ci incluent des traitements topiques anti-inflammatoires, comme les corticostéroïdes et les inhibiteurs de la calcineurine. Sous forme de comprimés (traitement systémique), des antihistaminiques ou des médicaments immunomodulateurs ou neuromodulateurs peuvent aider. Les approches les plus récentes incluent des médicaments administrés par injection. Ces médicaments dit « biologiques » sont des anticorps qui bloquent les messagers favorisant l'inflammation et les démangeaisons, ou leurs récepteurs. Ils peuvent ainsi inhiber les démangeaisons.
Les chances de guérison sont variables et dépendent de la réponse individuelle au traitement ; alors qu‘une amélioration significative peut être observée chez certaines personnes, la maladie peut demeurer chronique et persistante chez d’autres.
En plus du traitement médicamenteux, une photothérapie UV peut contribuer à soulager les symptômes en réduisant l’inflammation et les démangeaisons.
Des approches psychosociales peuvent également aider les personnes concernées à mieux gérer les démangeaisons chroniques et les facteurs de stress. Ces thérapies permettent d’apprendre des stratégies d’adaptation et d’améliorer ainsi considérablement la qualité de vie.
La recherche vise à développer de nouveaux traitements personnalisés, adaptés aux profils inflammatoires spécifiques des personnes concernées. Ces traitements individualisés pourraient cibler plus précisément les processus inflammatoires sous-jacents et être ainsi plus efficaces.
Les personnes atteintes de prurigo nodulaire font face à divers défis. Cela inclut les démangeaisons chroniques, qui entraînent de graves lésions cutanées à cause du grattage constant. Outre l’état de la peau, la qualité de vie peut également être considérablement détériorée. De nombreuses personnes concernées souffrent de troubles du sommeil, d’anxiété et de dépression.
- Pour les soins de la peau, appliquez régulièrement un produit hydratant pour renforcer la barrière cutanée et atténuer les démangeaisons. Conservé au réfrigérateur, il aura également un effet rafraîchissant.
- Appliqués sur les zones touchées, des compresses fraîches, des cuillères froides ou des sachets réfrigérants enveloppés dans un tissu peuvent soulager les démangeaisons aigües. Passer la zone sous l’eau froide puis l’hydrater comme d’habitude peut également aider.
- La transpiration favorise les démangeaisons. Évitez de trop vous couvrir la nuit et portez des vêtements adaptés à la température pendant la journée.
- Les techniques de relaxation (p. ex. yoga, relaxation musculaire progressive, entraînement autogène) peuvent aider à gérer les démangeaisons intenses et les charges émotionnelles.
- Un suivi médical régulier chez un∙e dermatologue permet d’adapter le traitement si nécessaire et de détecter les complications de manière précoce. En cas de détresse importante, un soutien psychologique peut être bénéfique.
Rédaction: aha! Centre d'Allergie Suisse en collaboration avec le Conseil scientifique.
Dernière mise à jour du contenu du site web : 14.11.2024